خبرگزاری مهر؛ گروه مجله: چه برایتان بگویم؟ میخواهم از «زندگی» نقل کنم. اما ماندهام از کدام زاویه به این کلمه بپردازم. از جوانی که تولد ۱۸ سالگیاش را نگرفت و با این دنیا و مافیهایش وداع گفت. یا از زنی که در ۵۶ سالگی جانی دوباره از معبودش گرفت و به زندگی ادامه داد. زندگی دنیایی به کام خیلیهایمان شیرین است و دوست داشتنی. برای خیلیهای دیگر هم نه اینکه شیرینی ندارد، چون برخی از دستاندازهای زندگی مجبورشان کرده که ترمز را بگیرند و با سرعت کمتری این جاده را بپیمایند، چیز چیرینی به چشم نمیآید. از آنجا گذر مسیر را با جزئیات بیشتری میفهمند، از سختیهایش بیشتر مطلعند و با چالههای بیشتری رو بهرو شدهاند. حتماً دیدهاید که وقتی با خودرو از یک چاله با سرعت بیشتری بگذرید، ماشین کمتر بالا و پایین می پرد و عمق چاله را حس نمیکند؟ به جایش زمانی که سرعت خودرو کم باشد، لاستیک ماشین تا جای ممکن با سطح داخلی چاله تماس دارد. این داستان هم همین است.
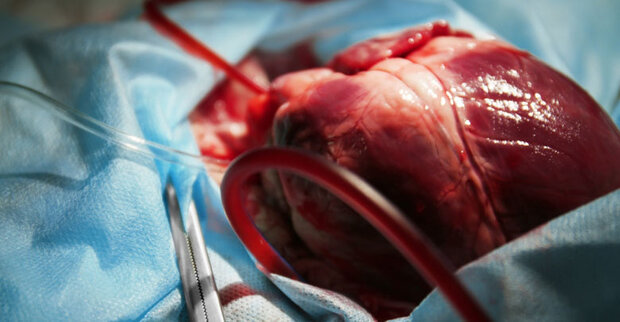
بعضی از آدمها برای مواجهه با مراحل مختلف زندگی باید از بُعد متفاوتی به دنیا نگاه کنند. زندگی از آنها میخواهد که در برابر تغییر روند زندگی نرمش نشان دهند. این قانون زندگی است. اینکه «زندگیای که تمام شده را باید پذیرفت»، اما با چه شرایطی؟ مثلاً اگر بدانی قلبی که در سینه عزیز از دست رفتهات میتپد را میتوانی نگه داری. اگر بدانی بخشی از بدنش میتواند به بهبود سلامت چند تن از انسانها کمک کند، با خودت چه فکر میکنی؟ قلب، خانه روح انسان است، دل و منشأ تمام احساساتش! با اهدا قلب و باقی بخشهای بدن کسی که دیگر به زنده ماندنش امید نیست، چه حاصل میشود؟
معمار زندگی
پیشرفت علم به بشر ثابت کرده است که هر قدمی را در راه خیرگزینی برداری نتیجهاش را خواهی دید. بهبود علم را «معلم» برگردن دارد. بهبود بیماری را «پزشک» گردن میگیرد. بهبود سطح کیفیت زندگی را «معمار» و «طراح» و… بهعهده دارند. اما در این میان اتفاقهایی میافتد که از دست بشر خارج است. با گذشت این همه سال از مطالعه و کشف و اختراع تجهیزات لازم برای بالا بردن کیفیت زندگی و سلامت و رفاه، ناتوانی بشر در رونمایی از جایگزین مناسبی برای قلب طبیعی، کلیه، کبد و حتی بافتها و نسوج، انجام نشده است. در این میان اتفاق خوبی که رخ داده است «پیوند اعضا» ست.
از ۳۱ خرداد ۱۳۶۸ تا کنون نزدیک ۳۳ سال گذشته است. حضرت امام خمینی (ره) دو هفته قبل از عروجشان از دنیای فانی، حکم شرعی مجاز بودن این جراحی را صادر کردند. بنا بر این حکم و قانون مرتبط با این حکم که بعد از آن تکمیل و در نهایت جهت اجرا به مراکز پزشکی ابلاغ شد، پیوند اعضا از تبعه ایرانی و مسلمان تنها به شخصی میتواند انجام پذیرد که ایرانی و مسلمان باشد. پیوند از «دهنده» نامسلمان به «گیرنده» مسلمان و بالعکس مجاز نیست و همینطور در مورد اتباع ایرانی و غیرایرانی. از طرفی از سمت کادر پزشکی بابت احراز «مرگ مغزی» شخص «دهنده پیوند» باید ۵ نفر با سمتهای حقوقی مشخص شده، حکم را امضا نمایند. در این شرایط، بعد از انجام آزمایشات ویژه برای مقدمات این جراحی، دو طرف آماده عمل میشوند. لازم است بدانیم که تنها در دو مورد، جراحی پیوند به صورت استثنا از موارد ذکر شده، میتواند از «گیرنده زنده» انجام شود. پیوند کبد از مادر به فرزند و پیوند کلیه که مراحل پزشکی مختص خود را دارد.
اتاق عمل
حتی بردن نامش هم ته دل هر آدمی را میلرزاند. از تولد یک بچه که شیرینترین خروجیاش هست تا جراحیهای سبک و با تکرار و برخی اعمال جراحی که در آن ورود بیمار دست خودش است و خروجش…! همه دلهرهای خاص به قلب آدمها میاندازد. اینجا اتاق عمل بیمارستان است. از درهای دوطرفه معروف، همانهایی که همیشه در فیلمها نشان میدهد که برانکارد حامل بیمار را داخل میبرند اما همراه مریض باید پشتش بماند، رد میشوم و در اتاق انتظار داخل اتاقهای عمل منتظر دیدار با آقای دکتر میمانم. مسئول بخش اتاقهای عمل که مرا به اینجا راهنمایی کرد گفت که دکتر سر جراحی هستند. من هم که قرار ندارم تا روی صندلی بنشینم، یواشکی از لابهلای در محیط مجموعه اتاق عملها را سرک می کشم. صدای بوق بوق (صدای ضربان قلب) به صورت نامنظم میآید. گفتگوهایی با اصطلاحات تخصصی میشنوم که از هیچکدام سر در نمی آورم. اما! میدانم که پشت در اتاق عمل چه خبر است. خانوادهای منتظرند که عزیزشان از اتاق عمل بیرون بیاید.
حتی اگر با اطلاع از نوع عمل داخل اتاق، اینجا حاضر نبودم هم نگاه زن و مرد پشت در با من حرف میزد. تسبیح در دستشان فقط داشت از خدا تقاضا میکرد. التماس اینکه عزیزشان را دوباره با سلامتی به آنها بازگرداند. این انتظار برای کسی که تجربه نشستن پشت در اتاق عمل را داشته باشد قابل لمس است.
از سویی در جایی دیگری، بدون اطلاع از اینجا، خانواده دیگری پشت در اتاق عمل منتظرند و آرامتر! اما با نگاهی مملو از ملغمه غم و انتظار. چشمان متورم و لباس ژولیده و ابروهای افتاده شأن تنها یک پیام دارد! ناامیدی. منتظران پشت در اتاق عمل قبلی با این اتاق عمل، یک تفاوت مشهود داشتند! اولی با خواهش و زاری نگاهش را از ته دل به آسمان دوخته و امید در آغوش کشیدن عزیزشان کمرشان را هنوز خم نکرده است. دومی در انتهای یاس و ناامیدی از بازگشت عزیزشان، در انتظار تمام شدن جراحی و تحویل گرفتن یک پیکر بی جان، پشت در این اتاقند. ولی تفاوت دیگری هم در این میان وجود دارد! نوع تسکین درد خانواده این متوفی با خانوادههای متوفیان بخشهای دیگر بیمارستان! امید به تپیدن قلب عزیز از دست رفته شأن، امید به بخشیدن حیات به یک انسان دیگر، امید به ماندن «باقیات و صالحات» برای مرحوم.
پیوند در ایران
دکتر سام زراعتیان، فوق تخصص جراحی قلب و پیوند و رئیس بخش جراحی قلب بیمارستان حضرت رسول اکرم (ص) در مورد «پیوند اعضا» با خبرنگار مجله مهر گفتگو کرد.
در دو سال گذشته در ایام کرونا میزان اهدای اعضا خیلی کم شده است. از سویی به دلیل شیوع ویروس و اولویت تخصیص بخشهای مراقبتهای ویژه به مبتلایان کرونا باعث شد که جراحیهای پیوند اعضا کم شوند. در مدت نقاهت بعد از انجام پیوند، برای بیمار باید داروهایی تزریق شود که موجب کاهش قدرت سیستم ایمنی بدن میشوند، در مواجهه با بیماری کرونا باید در نظر میداشتیم که تضعیف سیستم ایمنی احتمال ابتلاء را بالا میبرد و عوارض بعد هم دامنگیر میشد. خود مبحث بالا رفتن تعداد بیماران درگیر کرونا هم دلیل دیگری برای کم شدن تعداد فرایند پیوند اعضا بود.
این نکته را فراموش نکنیم که شایعترین دلیل مرگ مغزی، بروز تصادفات جاده ایست. در ایام شیوع کرونا بهدلیل کم شدن مسافرتها، خوشبختانه آمار مرگ مغزی ناشی از این دلیل بشدت کاهش یافت. این روزها با کم شدن آمار مبتلایان به کرونا، آمار تعداد اهدا عضو مجدد بالا رفته و تقریباً هر روز و یا یک روز در میان ما در اینجا عمل اهدا عضو را داریم.
در موضوع پیوند
دکتر زراعتیان گفت: «همانطور که در زمان جنگ در جبهههای حق علیه باطل مردان و زنان ایرانی ایثار کردند و جان خود را فدای خاک و وطن کردند، من «پیوند اعضا» را ایثار در زمان صلح مینامم. ایثار در زمانی هست که هموطن ما به جای استفاده از دستگاههای قلب مصنوعی و یا دیالیز و… میتوانیم قلب یا کلیه شخص دیگری را با رضایت خودش (که در زمان حیات انجام شده است.) یا رضایت ولی دم او (که بعد از وقوع مرگ مغزی رخ میدهد) به شخص دومی هدیه دهیم که شبیهترین آفریده به خودش است. شبیهترین سازه به اصلش!
اگر با حل شدن گرههای ذهنی افراد جامعه، تعداد افراد متمایل به اهدا عضو بالا برود، ما علاوه بر اینکه متوفی و عزیز از دست رفته خودمان را به یک «ایثارگر» تبدیل کرده ایم، باقیات و صالحاتی برای کسی که این دنیا را ترک کرده فراهم کرده ایم، نیاز کشورمان را به واردات دستگاههایی مثل قلب مصنوعی و دیالیز و کبد مصنوعی و.. را کم میکنیم.
هم اکنون در لیست انتظار پیوند حدود ۲۰۰۰ نفر منتظر هستند و روزانه بین ۸ تا ۱۰ نفر به دلیل نرسیدن بافت و نسوج از شخص دیگری، میمیرند. در نظر داشته باشید که هر یک نفر میتواند جان ۸ نفر را نجات دهد. نظر من این است که بین مردم این کار بهعنوان جهاد صغری دیده شود و در این راستا گام بردارند.
ساختار تخصیص عضو
وزارت بهداشت متولی اصلی این کار است. نهاد مربوط بهصورت روزانه شناسایی تلفنی دارد. به این ترتیب که در دو نوبت هر روز (صبح و عصر) با تمامی آیسییوهایی که تحت پوشش این مجموعه هستند تماس گرفته میشود و در مورد بیمارهایی که سطح هشیاریشان زیر ۵ باشد سوالهایی پرسیده میشود و اطلاعاتی از آنها در سامانه تکمیل میشود. این موضوع به شخص «هماهنگ کننده» اعلام میشود و بازرس حضوری بر بالین بیمار حاضر میشود. بازرس شرایط بیمار را بررسی میکند و اطلاع میدهد در صورتی که بیمار در این مرحله شرایط مناسب برای پیوند را داشته باشد وارد مراحل تأیید، برای مقدمات پیوند میشود.
در مرحله اعلام «مرگ مغزی» خود بیمار (قبل از مرگ) یا خانواده (بعد از مرگ) باید رضایت داشته باشند. بعد از آن متخصص مغز و اعصاب، متخصص بیهوشی، متخصص داخلی سه نفر از گروه تشخیص نهایی مرگ مغزی هستند که همراه با پزشکی قانونی و در نهایت سرپرست واحد فناوری پیوند اعضای وزارت بهداشت، مرگ مغزی شخص را تأیید میکنند و بیمار به بخش آیسییو مخصوص این امر انتقال پیدا میکند. مراحل رضایتگیری صورت میگیرد و تیم مددکاری در کنار خانواده شخص «دهنده» حضور پیدا میکند.
قبل از هر اتفاقی خودتان دست به کار شوید!
عمل پیوند فرایند سادهای نیست. از نظر روانی برای خود کادر درمان هم سخت است که شخص «دهنده» را میبیند و شرایط را میپذیرد، چه رسد به خانواده او. اما بیایید با هم مرور کنیم که وقتی یک حادثه رخ میدهد، چه برای خود شخص و خانوادهاش رخ میدهد. اگر یک نفر دچار واقعهای شود که در نهایت به مرگ مغزی منجر شود، با ورود کد ملی او به سیستم اهدا عضو، استعلام از رضایت شخص به اهدا انجام میشود. اگر کارت اهدا داشته باشد (که یک فرایند ساده و کوتاهی دارد و با پر کردن فرم در سایت اهدا انجام میپذرید.) کار برای ما و خانواده او سادهتر است. او وصیت کرده به این اتفاق و اغلب خانوادهها این موضوع را بهعنوان آخرین کاری که میتوانند برایش انجام دهند محترم میدارند و رضایت نهایی را میدهند. اما اگر او کارت اهدا نداشته باشد و نیاز به رضایت گیری از خانواده باشد کار سخت میشود. مردم کشور ما فرهنگ و اعتقادات خوبی در این زمینه دارند اما در نظر بگیریم که عزیزمان را (دور از جان) از دست داده باشیم. در لحظات اول مواجهه با این خبر با ارائه این تقاضا از سمت بیمارستان به راحتی نمیتوانیم کنار بیاییم. البته که اغلب بعد از آرام شدن ولیِّ دم و ورود شخص رضایت گیرنده، با صحبتهایی که انجام میشود، تلاش بر این است که تصمیم فرد را بر مبنای منطق و تجربیات و… بگیرند، اما چون در لحظات اول اعلام این خبر به خانواده، افراد سرشار از احساس غصه هستند، به خوبی نمیتوانند از قدرت تحلیل و منطق برای تصمیم گیری کمک بگیرند. خود فرایند رضایتگیری روشهای مخصوص دارد. ابتدا با خانواده صحبت میکنند و از فاز درد و ناراحتی دور میکنند و… اما من همه این حرفها را گفتم که یک نتیجه را از آن بگیرم. به همه هموطنانم میگویم: «اگر دوست دارید بعد از مرگ تان در این کار شریک باشید، قبل از هر اتفاقی، خودتان این فرم را پر کنید!» کار رضایتگیری بعد از مرگ، کار زمانبر و کم نتیجه ایست. متأسفانه در بیشتر اوقات به نتیجه هم نمیرسد. آنهم تنها به دلیل غلبه احساسات ناشی از فقدان مرحوم است. در ایران شاخص مربوط به تعداد اهدا (که یک شاخص جهانی است) PMP(per milion population) حدود ۲۷-۲۸ بوده است. این شاخص عددی است از ۳۰ که الحمدلله رقم نسبتاً بالا و خوبی هم هست. اما ما میدانیم که مردم ایران پتانسیل بالا رفتن این آمار را دارند. به شرطی که با تأمل در مطالب، قبل از اینکه شرایطی پیش بیاید که دیگران میبایست برای آنها تصمیم بگیرند، خودشان این مسئله را حل کنند.
میخواهم صدای قلب پسرم را بشنوم
خوب است ذکر کنیم که در فرایند پیوند اعضا خانوادههای «گیرنده» و «دهنده» با هم ارتباطی ندارند. افرادی که نیاز به گرفتن پیوند دارند در یک لیست مخصوص اسمشان وارد میشود که توسط وزارت بهداشت انجام میشود که این معرفی هم بر اساس تخصص پزشک معالج و بر اساس شاخصههای مهمی که در سیستم در نظر گرفته شده انجام میپذیرد که به ترتیب اولویتِ اهدا در لیست چیده میشوند. در نهایت برای اعلام به اشخاص در لیست این اولویت را خود وزارت بهداشت اعلام میکند. (سن افراد و جنس و.. عوامل دسته بندی است.)
در بحث پیوند و اهدا عضو حتی یک درصد ارتباط مادی دهنده و گیرنده عضو وجود ندارد. دو طرف این جراحی هیچ گونه شناختی نسبت به هم ندارند و در مواجهه با هم قرار نمیگیرند. بعد از پیوند هم تا یک سال قانون اجازه نمیدهد که همدیگر را ببینند. در فیلمها اغلب دیده میشود که مادری که پسرش را از دست داده و قلب او را به شخص دیگری اهدا کردهاند، سرش را روی سینه شخص «گیرنده» میگذارد برای اینکه صدای قلب پسرش را که در سینه او می تپد، بشنود. چنین چیزی در واقعیت وجود ندارد و همانطور که ذکر شد دو خانواده با هم ارتباطی ندارد.
در فضای مجازی هم که همیشه شایعات پر است. اخیراً فیلمی بازنشر میشود با مضمون اهدای قلب و اعضای یک شخص زنده. یا انتشار تصاویر دیوارنویسی شده مبنی بر فروش کلیه! من از مردم خواهش میکنم که این شایعات را باور نکنند و به اینها دامن نزنند. انتشار این مطالب کار را برای ما سخت میکند و با ایجاد فضای روانی برای کادر پیوند، زمان ما بیشتر از اینکه به مطالعه و جستجو و انجام آزمایشات و جراحیهای مفید بیانجامد، باید صرف رفع شبهات بی پایه شود.
یا حتی مورد داشتیم که تصور می کرده که اولین نفر لیست اهداست، البته هم بوده، اما بعد از اعلام به وی و آماده کردن ایشان، ناگهانی به صورت اورژانسی موردی با اولویت بیشتر به ما مراجعه کرده است. در کل ممکن است یک مریض کاندیدای دریافت عضو باشد، همزمان شخص دیگری پیدا میشود که ریسک زنده ماندن کمتری دارد و با این شرایط کمتر از ۲۴ ساعت برای پیوند زمان دارد. به دلیل احتمال زنده ماندن مورد اول و ریسک بالای انتظار برای پیدا شدن مورد مناسب برای مورد دوم، بین این دو گزینه، مورد دوم برای عمل پیوند انتخاب میشود. عکسها و فیلمهای در این رابطه تماماً کذب است و هرگز این مطالب در واقعیت وجود ندارد. اگر به صورت واقعی کسی به ما مراجعه کند و اعلام کند که من میخواهم اهدا عضو داشته باشم، تنها کاری که ما پزشکان میتوانیم انجام دهیم این است که به مددکاری معرفی کنیم و مراقبتهای لازم روی او انجام شود. البته که خود کادر درمان در اقشار مختلف هم بعضاً توجیه نیستند و از زیادی این شایعات، دروغ بزرگ را باور میکنند. ما در راستای گاهی همکارانمان گامهایی برداشته ایم ولی حرف من به مردم ما این است که برای چنین مواردی به پزشک حاذق و مطلع مراجعه کنند.
رانندهای که معلم شد
در بیمارستان دیگری که بودم، یک عمل پوند قلب انجام دادیم روی یک آقای راننده تاکسی. یادم هست بعد از چند ماه آقا با همسرش آمد برای چکاپ و معاینه. بعد از چک موارد و گپ و گفتی که با خودش داشتم به همسرش گفتم: «خانم از همه چیز راضی هستید؟ شرایط تحت کنترل هست؟» همسر آقای راننده با آهی که از ته دل کشید و لبخند شیطنت آمیزی که روی لبش آمد گفت: «از همه چیز که بله ولی یک شکایت دارم!» با تعجب و کنجکاوی پرسیدم: «شکایت؟ چی؟» گفت: «کتاب را ول نمیکند. از صبح تا شب و شب تا صبح کارش شده کتاب خواندن. بعد از عمل قلبش چنان کتاب خوان شده که من در عمر چند ساله زندگی مان ندیده بودم یک کتاب را اینطور بخواند.» خانواده و خود بیمار نمیدانستند ولی من و کادر درمان که در جریان بودیم. ناخودآگاهم به یک مورد فکر کرد! من میدانستم که مرحومی که قلبش را برای ایشان پیوند زدیم شغل مرتبط با کتاب خوانی داشت. او معلم بود! هر چند هیچ دلیل علمی و فیزیکی برای این توجیه ندارم اما من قلب را منشأ احساسات می دانم. قلبی که یک عمر با عشق به کتاب و مطالعه تپیده، نمیتواند اکنون عشقش را فراموش کند.
تو اویی واقعاً؟
یکی از بیمارانم را برای پیوند قلب در لیست پیوند با اولویت بالا قرار داده بودیم. از بس آمد و شد به بیمارستان داشت کاملاً میشناختمش. تا اینکه از سمت بانک اهدا اطلاع دادند که یک قلب برای ایشان و مناسب شرایطشان فراهم شده است. دهنده یک خانم محجبه و معتقد بود که در یک حادثه دچار مرگ مغزی شده بود. مریض خودم را صدا کردیم و نوبت جراحی پیوند قلبش فرارسید. تا یکی دو ماه بعد از جراحیاش میآمد و میرفت و در مراحل چکاپ هم کاملاً همدیگر را میدیدیم. حالش مساعد بود و کمتر مراجعه میکرد. یکی دو سال از این ماجرا گذشت و یک روز در بیمارستان خانم مرحومی که دهنده این جراحی بود را دیدم. من از مرحومه تنها عکسی دیده بودم. اما با دیدن این خانم مطمئن بودم که کیست! با تعجب مرا صدا کرد و گفت سلام آقای دکتر خوبید؟ من شوکه بودم که او هم مرا میشناسد! گفتم: «مگر ما همدیگر را میشناسیم؟» گفت من فلانی هستم. این زن، همان زن شلحجاب و کم اعتقادی بود که گیرنده پیوند بود و اکنون با این تغییرات مرا یاد دهنده قلب خود انداخت.

 ۱۵:۰۱ - ۱۴۰۱/۰۳/۰۴
۱۵:۰۱ - ۱۴۰۱/۰۳/۰۴





















نظر شما